ポリファーマシーの問題はそもそも何が原因か?第3回高齢者医薬品適正使用ガイドライン作成資料を読む
こんにちは、本日も外来&訪問診療の札幌のかかりつけ医@今井です。
2月21日に第3回高齢者医薬品適正使用ガイドライン作成ワーキンググループが厚生省で開催されました。その中で高齢者のポリファーマシーにどう取り組むべきかという資料がでていましたので少し読んでみたいと思います。(ちなみにニュースではこんな感じででているところもありました。産経新聞より 高齢者「薬漬け」防げ 一元的に把握、適正に処方 国が初の指針案まとめ)
第3回高齢者医薬品適正使用ガイドライン作成ワーキンググループ
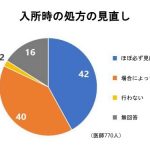
資料より要点まとめ・・・・・その前に処方見直しの推奨されるプロセス図で提示しておきますね。
資料内容まとめ
・75歳以上の25%が7種類以上の投薬を、50%以上が4種類以上の投薬を受けている
・投薬種類が増えれば増える程有害事象が増えますよね
・解消のためには医療関係者の連携や患者啓蒙が重要
・複数の専門家受診→ポリファーマシーが形成される。かかりつけ医やかかりつけ薬剤師の関与が一定の効果
・対応としては、病状変化時に処方を一元的に見直す、高齢者総合機能評価で各科が評価し全種類の投薬を都度把握する
・非薬物療法を重視しましょう
・減らす時はただきちんと評価しながら無理のない範囲でしていきましょう
・服薬管理は生活状況をみながら多職種連携で、大幅に薬を変える時は各科連携してカンファしながら検討していきましょう
・ポリファーマシー対策のためにも国民の啓蒙はきちんとしていきましょう
各専門科がつど集まって協議?生活環境みながら多職種連携?
専門科外来でこれやるってどれほどできるんでしょうか?正直ここで書かれた内容は実現可能性がかなり低い!理念は立派ですがプロセスが不可能では意味がないと感じてしまいます。
自分が考えるに多剤投薬を取り巻く問題で認識しておくべきことは
①医療者も国民も多剤投薬が現実にあると感じている
②ただ専門科受診されると専門科としてのベストの治療をせざるを得ない、非薬物療法での治療は提示や説得に時間がかかるし訴訟的リスクも内在する。薬処方した方が早く外来が回る。
③専門科外来で生活をみながらの多職種連携はかなり厳しい、というかACPなども絡んでくると絶対無理ではないか
④このままフリーアクセスが許容されたままでのポリファーマシー対策は画に描いた餅
⑤かかりつけ薬剤師や訪問看護師などの多職種ができることも処方医が多数いたら業務量が半端なくなり対応は難しくなる
という点ではないでしょうか?
どう考えても対策として行うことは
処方医の専門医としての姿勢を正す、というよりは高齢者の医療へのアクセスの問題とその後のフォローの問題をどうするか?というところが占めるウエイトが大きい
と自分は考えますが皆さんはどう考えますか?
現場でできることはもちろんやりますが、このポリファーマシーの問題に関してはそのレベルを超えているっていう気がしてなりません・・・・
ご意見あれば教えてくださいね~
現在医師募集中→こちらをどうぞ!
外来や訪問看護、地域で活動したい看護師さんも→こちらをどうぞ!