公開日:2018年04月27日
<循環器疾患の患者に対する緩和ケア提供体制のあり方に関わるワーキンググループ報告書>を読む!!
こんにちは、札幌の外来&在宅緩和ケア医@今井です。
どんどんさくさくと公的資料読んでいきたいと思います。
4月26日開催の循環器疾患の患者に対する緩和ケア提供体制のあり方に関わるワーキンググループにおける報告書が公表されました。各課題とそれに対しての今後の取り組みなど気になる部分のみ抜粋し少し読んでみたいと思います。
循環器疾患の患者に対する緩和ケア提供体制のあり方に関わるワーキンググループ報告書について
・
・
・
循環器疾患患者の全人的な苦痛について・・・
(今後の取組に向けた考え方)
○ 心不全患者における苦痛は、多面的・複合的であり、このような苦痛を緩和するためには、患者の苦痛を身体的・精神心理的・社会的側面等の多面的な観点を有する、全人的な苦痛として捉え、患者やその家族の社会的・文化的・時代的背景や死生観も含めた価値観等の観点も踏まえた、対応(全人的なケア)が必要である。また、全人的なケアを実現するには、多職種連携、地域連携、医療・介護・福祉連携等が重要である。
○ 心不全患者における苦痛は、多面的・複合的であり、このような苦痛を緩和するためには、患者の苦痛を身体的・精神心理的・社会的側面等の多面的な観点を有する、全人的な苦痛として捉え、患者やその家族の社会的・文化的・時代的背景や死生観も含めた価値観等の観点も踏まえた、対応(全人的なケア)が必要である。また、全人的なケアを実現するには、多職種連携、地域連携、医療・介護・福祉連携等が重要である。
・
・
身体的苦痛について
(今後の取組に向けた考え方)
○ 心不全患者の身体的苦痛を緩和するためには、患者に応じた適切なケアの提供が必要であるが、心不全そのものが身体的苦痛の原因ともなり得るため、心不全に対する治療を継続しつつ、緩和ケアを提供する必要がある。
○ 心不全患者の身体的苦痛を緩和するためには、患者に応じた適切なケアの提供が必要であるが、心不全そのものが身体的苦痛の原因ともなり得るため、心不全に対する治療を継続しつつ、緩和ケアを提供する必要がある。
○ 患者に応じた適切な身体的苦痛を緩和するためのケアの提供に当たっては、心不全の重症度、併存症の状態、患者の価値観、提供するケアに必要とされる医療資源、利用可能な制度等を踏まえる必要がある。
○ がん患者の身体的苦痛に対する緩和ケアにおいて使用される薬物療法を、心不全患者に対して使用する際には、適切な投与量の違い、心不全患者には有効でない薬物療法も存在する等の相違点に留意するとともに、このような相違点に対する科学的な知見を集積する必要がある(医療用麻薬の投与量、非ステロイド性消炎鎮痛薬やステロイドに伴う副作用の心不全への悪影響等)。
○ がん患者の身体的苦痛に対する緩和ケアにおいて使用される薬物療法を、心不全患者に対して使用する際には、適切な投与量の違い、心不全患者には有効でない薬物療法も存在する等の相違点に留意するとともに、このような相違点に対する科学的な知見を集積する必要がある(医療用麻薬の投与量、非ステロイド性消炎鎮痛薬やステロイドに伴う副作用の心不全への悪影響等)。
・
・
精神心理的苦痛について
(今後の取組に向けた考え方)
○ 精神心理的苦痛への対応については、十分な説明や共感的な態度で接するといった、支持的なコミュニケーションを基本としながら良好な医師・患者関係を構築するなど、疾患の初期の段階から取り組むべきである。また、日常診療の中で、精神心理的苦痛の評価や対応が可能となるよう、知識や技術を確立し、学会等を通じて、教育や普及啓発を行う必要がある。
○ 精神心理的苦痛への対応については、十分な説明や共感的な態度で接するといった、支持的なコミュニケーションを基本としながら良好な医師・患者関係を構築するなど、疾患の初期の段階から取り組むべきである。また、日常診療の中で、精神心理的苦痛の評価や対応が可能となるよう、知識や技術を確立し、学会等を通じて、教育や普及啓発を行う必要がある。
○ 身体管理と連携した精神心理的なケアを外来及び入院にて提供するために、緩和ケアチーム、心不全多職種チーム 5 、循環器疾患・緩和ケア・老人看護等にかかわる認定・専門看護師等が、精神心理面に関する知識を得た上で、連携して取り組むことが重要である。また、精神科医や精神・心理にかかわる認定・専門看護師、心理職、精神科リエゾンチーム 6 が心不全にかかわる医療従事者等を教育・支援する体制も同時に構築する必要がある。
・
・
社会的苦痛について
(今後の取組に向けた考え方)
○ 心不全患者は高齢者が多く、社会生活上の不安について相談するために遠くまで行くのは難しいと考えられることから、患者やその家族がアクセスしやすい相談の場を提供することが必要である。このため、がん相談支援センター等のような医療機関等の相談窓口だけでなく、地域包括支援センターや訪問看護等の在宅医療で支援にかかわる専門職を活用して、身近な場所で相談できる体制を確保することも重要である。また、同じような立場の人から話を聞くことは、情報を得るだけではなく、不安の軽減にもつながるため、そうした患者やその家族等の当事者同士のコミュニケーションの場として、がん診療連携拠点病院における患者サロンの取組は参考になる。
○ 心不全患者が、療養生活を長期に継続するためには、患者やその家族が、医療や介護をはじめとした様々な資源につながることができるよう、地域全体で支えることが求められる。そのため、地域での支援体制の整備や、医療・介護・福祉で支える地域のネットワークづくりが必要である。その際、既存の制度の有効活用を図るとともに、制度の隙間に落ちてしまうことがないように、連携した取組を進めていくべきである。
○ 認知症等で意思決定ができなくなった場合や、療養する場所や施設が変わった場合においても、患者やその家族の意向を尊重した医療やケアを提供するためには、病気に関する情報の共有だけではなく、患者やその家族の療養に関する考え方といった情報も共有することが必要である。
○ 心不全患者は高齢者が多く、社会生活上の不安について相談するために遠くまで行くのは難しいと考えられることから、患者やその家族がアクセスしやすい相談の場を提供することが必要である。このため、がん相談支援センター等のような医療機関等の相談窓口だけでなく、地域包括支援センターや訪問看護等の在宅医療で支援にかかわる専門職を活用して、身近な場所で相談できる体制を確保することも重要である。また、同じような立場の人から話を聞くことは、情報を得るだけではなく、不安の軽減にもつながるため、そうした患者やその家族等の当事者同士のコミュニケーションの場として、がん診療連携拠点病院における患者サロンの取組は参考になる。
○ 心不全患者が、療養生活を長期に継続するためには、患者やその家族が、医療や介護をはじめとした様々な資源につながることができるよう、地域全体で支えることが求められる。そのため、地域での支援体制の整備や、医療・介護・福祉で支える地域のネットワークづくりが必要である。その際、既存の制度の有効活用を図るとともに、制度の隙間に落ちてしまうことがないように、連携した取組を進めていくべきである。
○ 認知症等で意思決定ができなくなった場合や、療養する場所や施設が変わった場合においても、患者やその家族の意向を尊重した医療やケアを提供するためには、病気に関する情報の共有だけではなく、患者やその家族の療養に関する考え方といった情報も共有することが必要である。
・
・
循環器疾患の臨床経過を踏まえた緩和ケアについて
(今後の取組に向けた考え方)
○ 緩和ケアのニーズの認識と正確な概念の共有に当たっては、がん以外も緩和ケアの対象疾患となりうること、疾患の初期の段階から疾患の治療と並行して提供されるものであり、疾患の治療法が無くなった段階で切り替わって提供されるものではないこと、全人的な苦痛が緩和ケアの対象であること、専門的な緩和ケア 7 を提供する医療従事者のみが関与するものではないこと、といった点が重要である。
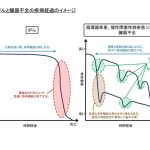
○ 心不全の正確な理解に当たっては、増悪と寛解を繰り返しながら徐々に悪化していく心不全の臨床経過の特徴、心不全において必要とされる緩和ケアの内容やその提供方法、といった観点からの理解が重要である。
○ 医療従事者等が、緩和ケア及び心不全を正確に理解し共通の認識を持つためには、緩和ケアにおける医療用麻薬の適正使用や心不全の臨床経過と適切な管理体制等、緩和ケアや循環器疾患に関する研修や教育の機会の場の提供や、専門的な相談が可能な連携体制の構築が必要である。
○ 心不全患者やその家族が、緩和ケア及び心不全を正確に理解するためには、医療従事者等からの正確な情報提供に加えて、がん診療連携拠点病院における患者サロンの取組のような、同じような立場の人との情報共有やコミュニケーションの場についての検討も必要である。また、このような情報提供及び情報共有の機会は、退院後も含めて継続的に、患者やその家族に対して提供される必要がある。
○ 緩和ケアのニーズの認識と正確な概念の共有に当たっては、がん以外も緩和ケアの対象疾患となりうること、疾患の初期の段階から疾患の治療と並行して提供されるものであり、疾患の治療法が無くなった段階で切り替わって提供されるものではないこと、全人的な苦痛が緩和ケアの対象であること、専門的な緩和ケア 7 を提供する医療従事者のみが関与するものではないこと、といった点が重要である。
○ 心不全の正確な理解に当たっては、増悪と寛解を繰り返しながら徐々に悪化していく心不全の臨床経過の特徴、心不全において必要とされる緩和ケアの内容やその提供方法、といった観点からの理解が重要である。
○ 医療従事者等が、緩和ケア及び心不全を正確に理解し共通の認識を持つためには、緩和ケアにおける医療用麻薬の適正使用や心不全の臨床経過と適切な管理体制等、緩和ケアや循環器疾患に関する研修や教育の機会の場の提供や、専門的な相談が可能な連携体制の構築が必要である。
○ 心不全患者やその家族が、緩和ケア及び心不全を正確に理解するためには、医療従事者等からの正確な情報提供に加えて、がん診療連携拠点病院における患者サロンの取組のような、同じような立場の人との情報共有やコミュニケーションの場についての検討も必要である。また、このような情報提供及び情報共有の機会は、退院後も含めて継続的に、患者やその家族に対して提供される必要がある。
・
・
心不全患者の臨床経過に伴う課題について
(今後の取組に向けた考え方)
○ 心不全の疾患特性を踏まえると、心不全の管理全体の流れの中で、緩和ケアがどうあるべきかを検討する必要がある。
○ 併存症を有する心不全患者に対する緩和ケアを検討するに当たっては、心不全の管理、緩和ケア、併存症を含めた全身管理をバランスよく行っていくことを検討する必要がある。
○ 高齢心不全患者等については個別性が高いことから、患者の意向を反映した対応を行うためには、医療従事者、患者とその家族が、疾患の特性や状態、患者の向や価値観等を十分に共有し理解することが重要である。また、高齢心不全患者等に対する、状態に応じた適切な治療の範囲について、専門家の意見をまとめた提言等の作成も検討する必要がある。
○ 心不全の再増悪や重症化の予防に当たっては、患者やその家族、医療従事者等の関係者が心不全を正確に理解し共通の認識を持った上で、家族や医療従事者等が患者の自己管理をサポートすることが必要であり、また、このようなサポートが患者の苦痛の除去にもつながりうる。
○ 心不全の疾患特性を踏まえると、心不全の管理全体の流れの中で、緩和ケアがどうあるべきかを検討する必要がある。
○ 併存症を有する心不全患者に対する緩和ケアを検討するに当たっては、心不全の管理、緩和ケア、併存症を含めた全身管理をバランスよく行っていくことを検討する必要がある。
○ 高齢心不全患者等については個別性が高いことから、患者の意向を反映した対応を行うためには、医療従事者、患者とその家族が、疾患の特性や状態、患者の向や価値観等を十分に共有し理解することが重要である。また、高齢心不全患者等に対する、状態に応じた適切な治療の範囲について、専門家の意見をまとめた提言等の作成も検討する必要がある。
○ 心不全の再増悪や重症化の予防に当たっては、患者やその家族、医療従事者等の関係者が心不全を正確に理解し共通の認識を持った上で、家族や医療従事者等が患者の自己管理をサポートすることが必要であり、また、このようなサポートが患者の苦痛の除去にもつながりうる。
・
・
多職種連携及び地域連携による心不全患者管理の一環としての緩和ケアについて
(今後の取組に向けた考え方)
○ 多職種連携においては、包括的かつ継続的な管理・指導のため、地域のかかりつけ医、看護師等が中心的な役割を担う必要がある。また、多職種連携にかかわる医療従事者の人材育成について、学会等の関連団体が連携して取り組む必要がある。
○ 循環器疾患では、中小病院や診療所等の地域の医療機関が主体となって診療を行っていることから、緩和ケアの提供においても地域が中心的な役割を担う可能性がある。また、地域の基幹病院においては、寛解後の心不全患者に対して緩和ケアが適切に提供されるよう、地域の実情を踏まえた上で、かかりつけ医等と連携することが重要である。
○ 高齢者が多く、様々な併存症を有することも多い心不全患者の特徴を踏まえると、外来診療や訪問診療を核とした、地域におけるケアの提供が重要である。そのため、ケアに関連する職種への心不全や緩和ケアに関する教育、在宅医療における特定行為研修修了者の活用、各疾病に対する専門的な判断が必要な際に相談できるコンサルト体制の構築、地域特性に応じた地域包括ケアシステムの構築など、地域におけるケアを充実させるための施策について、制度設計を担う厚生労働省や医療行政を担う都道府県、介護行政を担う市町村といった、各段階での行政機関と関連団体等が連携して検討していく必要がある。
(今後の取組に向けた考え方)
○ 多職種連携においては、包括的かつ継続的な管理・指導のため、地域のかかりつけ医、看護師等が中心的な役割を担う必要がある。また、多職種連携にかかわる医療従事者の人材育成について、学会等の関連団体が連携して取り組む必要がある。
○ 循環器疾患では、中小病院や診療所等の地域の医療機関が主体となって診療を行っていることから、緩和ケアの提供においても地域が中心的な役割を担う可能性がある。また、地域の基幹病院においては、寛解後の心不全患者に対して緩和ケアが適切に提供されるよう、地域の実情を踏まえた上で、かかりつけ医等と連携することが重要である。
○ 高齢者が多く、様々な併存症を有することも多い心不全患者の特徴を踏まえると、外来診療や訪問診療を核とした、地域におけるケアの提供が重要である。そのため、ケアに関連する職種への心不全や緩和ケアに関する教育、在宅医療における特定行為研修修了者の活用、各疾病に対する専門的な判断が必要な際に相談できるコンサルト体制の構築、地域特性に応じた地域包括ケアシステムの構築など、地域におけるケアを充実させるための施策について、制度設計を担う厚生労働省や医療行政を担う都道府県、介護行政を担う市町村といった、各段階での行政機関と関連団体等が連携して検討していく必要がある。
・
・
循環器疾患における緩和ケアのチーム体制について
(今後の取組に向けた考え方)
○ 心不全患者への緩和ケアの提供においては、まずは、既存の緩和ケアチームと心不全多職種チームが連携し、心不全多職種緩和ケアチームとして協働することが考えられる。
○ 医師・看護師・薬剤師等を中心とした心不全多職種緩和ケアチームとして緩和ケアを行い、多職種カンファレンス等を持って問題点を討議し解決を図ることが必要である。
○ 既存の緩和ケアチームと心不全多職種チームの連携体制については、同一医療機関内に緩和ケアチームと心不全多職種チームがある場合とない場合に大別される。また、心不全多職種チームの体制等の医療資源の実情は地域により異なり、疾患の状態や希望する療養場所等は患者により異なると想定されることから、心不全多職種緩和ケアチームについては、地域の実情や患者の意向等に応じて、柔軟に設定される必要がある。
○ 日常管理を行っているかかりつけ医等の医療機関においても、患者の苦痛を適切に軽減できるよう、心不全多職種緩和ケアチームがかかりつけ医等の医療機関をサポートできる体制の整備も必要である。
○ 心不全患者への緩和ケアの提供においては、まずは、既存の緩和ケアチームと心不全多職種チームが連携し、心不全多職種緩和ケアチームとして協働することが考えられる。
○ 医師・看護師・薬剤師等を中心とした心不全多職種緩和ケアチームとして緩和ケアを行い、多職種カンファレンス等を持って問題点を討議し解決を図ることが必要である。
○ 既存の緩和ケアチームと心不全多職種チームの連携体制については、同一医療機関内に緩和ケアチームと心不全多職種チームがある場合とない場合に大別される。また、心不全多職種チームの体制等の医療資源の実情は地域により異なり、疾患の状態や希望する療養場所等は患者により異なると想定されることから、心不全多職種緩和ケアチームについては、地域の実情や患者の意向等に応じて、柔軟に設定される必要がある。
○ 日常管理を行っているかかりつけ医等の医療機関においても、患者の苦痛を適切に軽減できるよう、心不全多職種緩和ケアチームがかかりつけ医等の医療機関をサポートできる体制の整備も必要である。
ということで諸々書いていますが・・・・・在宅側から言うと要望する点はただ1つ
心不全の緩和ケアの対象の患者さんは医師判断で訪問看護を医療保険にしてほしい
これだけでだいぶ問題が改善すると思うのは自分だけでしょうか?
皆さんの考えはいかがですか?よければ教えてくださいね。
現在医師募集中→こちらをどうぞ!
外来や訪問看護、地域で活動したい看護師さんも→こちらをどうぞ!