2020年診療報酬改定議論から考える、今後の緩和ケア病棟、在宅緩和ケアの将来とは
こんにちは、札幌の外来緩和ケア医&在宅緩和ケア医@今井です。
2020年の診療報酬改定の議論が進んでいますが、がん診療に関しては治療と緩和ケアとの両面からの制度整備の話が中医協総会でなされています。
2019年10月9日に開催された第425回 中央社会保険医療協議会 総会において、地域でのがん診療に関しての資料が提示されていました。内容をよく読むと今後の議論の方向性がかなり明確に見えてきますので一度ここでも確認してみたいと思います。自分がこの資料を読んで確認しておきたかったことは、地域の中でがん診療をする医師としては○ 緩和ケア病棟入院料について、患者や家族の意向に沿った形で地域での連携を推進する観点から、外来や在宅にお
ける緩和ケアの提供を要件とする等の見直しについて検討してはどうか。
○ 緩和ケアに係る評価について、末期心不全の患者に係る取組の進捗状況等を踏まえ、算定対象及び算定要件等を見
直すこととしてはどうか。 という1点につきます。今回の内容は下記3点になります。
1がん診療の拠点病院の整備について
2緩和ケア病棟の現在と今後の方向性
3今後の地域における緩和ケアの方向性について&在宅の医療者は何を準備すべきか
それでは資料をみながら考えていきましょう。
資料は上記HPの総-1(PDF:4,499KB) からもってきています。
1がん診療の拠点病院の整備について
がん診療、治療に関しても今後機能分化、というか役割の分化が明確になっていきます。
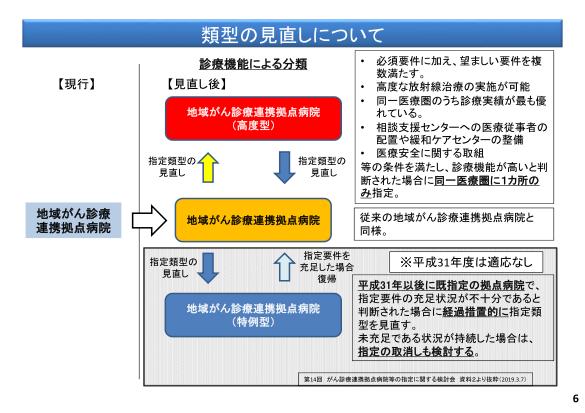
上記資料にあるようにこれまでは地域がん診療連携拠点病院という病院が定義されていました。この病院の役割は簡単に言うと
• 二次医療圏に1カ所整備し、専門的ながん医療の提供、がん診療の連携協力体制の整備、がん患者に対する相談支援及び情報提供を担う。
• 診療体制、診療従事者、診療実績、研修の提供、情報の収集提供体制等について満たすべき要件がある
てな内容だったんですが平成30年の指針において地域がん診療連携拠点病院(高度型)というものを従来型のものとは役割をわけて創設しよう!という議論となっています。
高度型の特徴としては以下になります。
地域がん診療連携拠点病院(高度型)
• 拠点病院の必須要件を満たし、望ましい要件を複数満たす。
• 同一医療圏のうち診療実績が最も優れている、高度な放射線治療の実施が可能、相談支援センターへの医療従事者の配置や緩和ケアセンターの整備、医療安全に関する取組、等の条件を満たし、診療機能が高いと判断された場合に同一医療圏に1カ所のみ指定。
ちなみに北海道の医療圏においては下のように北大のみが指定されています。
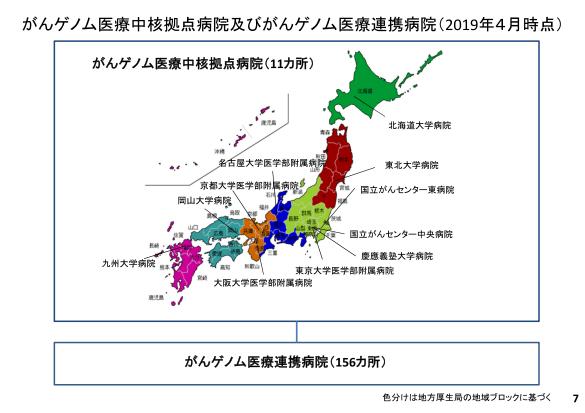
これにより2次医療圏に一か所整備された従来のがん診療連携拠点病院と併せてがん診療は地域で完結しましょうね、っていう方向の議論となっています。
これと併せてがんゲノム病院という概念もでてきていますが、こっちはあまり触れません。
ひとまず診断と治療に関しての整備の方向性はこうなっているんだなぁ、って簡単に理解しておいてもらればいいかと思いますよ。
2緩和ケア病棟の現在と今後の方向性
さてこっちも資料の中で触れられていますので内容を確認してみたいと思います。
まずは当たり前ですが現在の緩和ケアの体制をざっくりと確認します。簡単にまとまっているスライドでどうぞ。
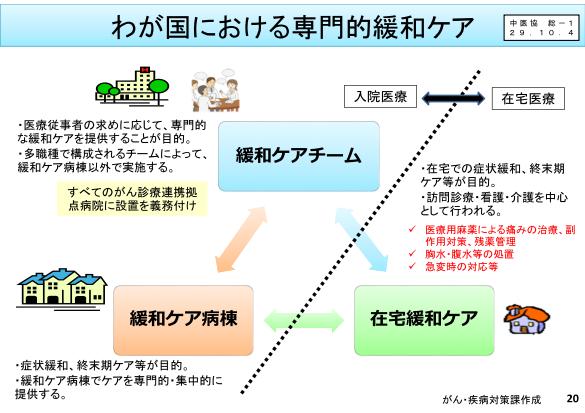
現在緩和ケアに関わる医療者はざっくりこの3者になり、その中で今回の中医協では緩和ケア病棟について議論されています。
緩和ケア病棟では入院患者さんの対応はきちんと対応してもらうのは当然のごとく要求されていますが、それに付け加えて在宅医療や外来診療との連携も期待されているのは言うまでもありません。

前回の2018年の診療報酬改定では<緩和ケア病棟入院料について、待機患者の減少と在宅医療との連携を推進する観点から、平均待機期間や在宅への移行実績に関する要件に応じ、入院料の区分を設ける。>との観点から入院基本料自体も緩和ケア病棟入院基本料1と2に細分化されています。
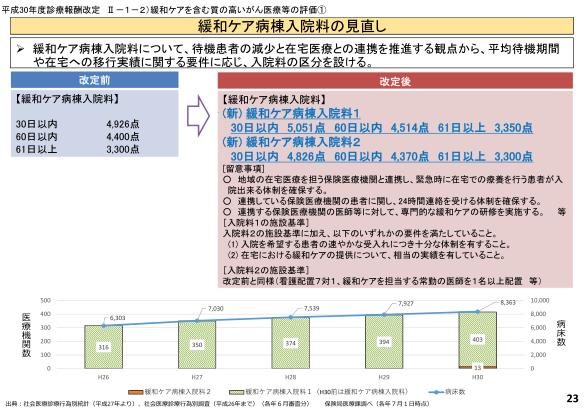
地域との連携を重視していこうね!っていうのが方向性として見えた改定だったと思います。
また緩和ケア病棟を有する病院自身が外来診療や在宅医療を行っていることは当たり前ですがよくありますが
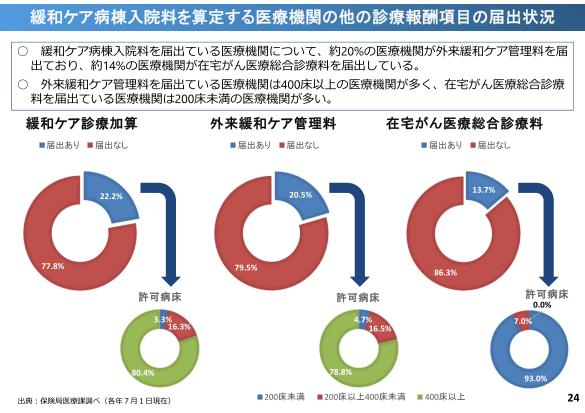
在宅がん総合診療料の算定は少なく、やっぱり目線としては在宅医療を意識、という方にはなっていません。
その現状を国としては理解していますので現在緩和ケア病棟と在宅医療とのシームレスな連携を行うために、<緩和ケア病棟入院料について、患者や家族の意向に沿った形で地域での連携を推進する観点から、外来や在宅における緩和ケアの提供を要件とする等の見直しについて検討してはどうか。>と、さらに病棟と地域との連携を重視する方向に舵を取る方向で今回議論がされています。
さらに前回の改定では緩和ケア診療加算の要件に末期心不全の患者さんも対象となると明記されました。この流れは今後さらに加速していくでしょう。

外来では心不全をみるけれど、じゃあその患者さんがホスピスに入院できるのか?っていったら現行の制度ではできないですよね?そこのところも見直ししませんか?っていう提案も今回されています。ということで緩和ケアに関する問題としては今回の総会では以下のように問題提起されています。

○ 緩和ケア病棟入院料について、患者や家族の意向に沿った形で地域での連携を推進する観点から、外来や在宅における緩和ケアの提供を要件とする等の見直しについて検討してはどうか。
○ 緩和ケアに係る評価について、末期心不全の患者に係る取組の進捗状況等を踏まえ、算定対象及び算定要件等を見直すこととしてはどうか。
これ読むと将来的にはじゃあホスピスでCOPDとかの慢性呼吸不全の患者さんは?とか、ALSなどの診療難病の患者さんの緩和ケアは?とかっていう議論がでてくるのは避けられない状況になりつつありますね・・・今回ではなくても必ず今後その議論はでてくるでしょう。
という訳でまとめると
・今後緩和ケア病棟と地域との連携がさらにより重要視される
・ホスピス病棟や外来での緩和ケアの対象疾患が適応拡大される可能性がある
という点が大きな方向性かなと感じました。
3今後の地域における緩和ケアの方向性について&在宅の医療者は何を準備すべきか
と言う訳で上記を踏まえた上で地域側のスタンスとして大事なことは「今後地域に密着した緩和ケアを行う上で何を準備しておくべきか」ということだと思います。
自分が今後在宅での緩和ケアの方向性と医療機関でこれが重要になるだろう!って考えている点は3つで以下になります。
・緩和ケアを必要とする患者さんに関しては病院と一緒に診療していく体制をさらに充実して構築する必要がある。なので緩和ケア病院と在宅医療機関側との連携をより密に行うためにMSWがさらに重要視されるだろう。
なので在宅緩和ケアの医療機関でMSWがいないところは、MSWの配置準備を今からきちんと考えておきたいところですね。
・在宅医療でもがん総合診療料のような医療保険で対応できる対象疾患はさらに拡大されるだろう→呼吸不全や老衰、認知症、当たり前だけれどもどの疾患の患者さんにも緩和ケアを提供できるようにならなければいけない!
・個人的には在宅や外来での緩和ケアは訪問看護師が主体となっていく方向性の方がいいかと考えていましたが、診療報酬改定をみる限り医療機関主導での医療体制であることにはかわりなさそうですね。なので在宅医療機関としては患者さんを紹介されたときにすぐにステーションやケアマネなどにつなげるように、地域医療介護資源の把握と関係構築もさらに大事になってくるでしょう。
ということで現在議論されている内容を簡単にまとめてみました。皆さんも時間があれば是非資料自体をあたって自分で将来を予測してみてくださいね。公的資料から将来は必ず予想できると自分は信じています!!
当院の2019年上半期の診療実績を知りたい方→こちらをどうぞ!
おすすめ過去ブログのまとめをみたい方→こちらをどうぞ!
現在当院の勤務に興味のある医師募集中→こちらをどうぞ!
当院の診療所、もしくは法人内の訪問看護ステーションで働きたい看護師さんも随時募集しています→こちらをみてご連絡ください!